お知らせ
脳梗塞リハビリBOT静岡のお知らせを随時更新していきます。
2023.06.02 脳梗塞の退院後
脳梗塞になると将来はどうなる?~脳梗塞の予後とは~
この記事の監修者
保本 夢土
理学療法士
脳梗塞をはじめとする脳卒中は、癌、心臓病、老衰に次いで死因第4位であり、脳卒中の中の半数以上は脳梗塞が原因と言われています。さらに、脳卒中は介護が必要となる原因になりやすいことでも知られており、40~64歳で介護が必要となる方のうち、約50%は脳卒中が原因と言われています。このように、脳卒中は命の危険を伴い、命を繋ぎとめられたとしても麻痺などの後遺症により介護が必要となる可能性のある病気です。現状では、梗塞により死滅した細胞は再生しないと言われています。ただし、正しいリハビリや規則正しい生活により、時間をかけて脳の新しいネットワークを形成すれば、回復する可能性があるとも言われています。もちろん、回復の程度は、麻痺の重症度や生活習慣により個人差があります。今回は、「脳梗塞の予後」と題して、脳梗塞患者様がたどる将来・経過(前兆から退院後、再発)について紹介させて頂きます。脳梗塞発症後、今後の後遺症や生活に不安を抱いているご本人様・ご家族様にとって、どのような行動(準備や対応)を起こしたらよいかの手がかりになると幸いです。
目次
・脳梗塞の予後とは?
・脳梗塞発症後、たどる経過(予後)とは?
・脳梗塞の予後(見通し)にお悩みの方は専門家に相談しましょう!
脳梗塞の予後とは?

「脳梗塞の予後」とは、「脳梗塞がたどる経過と結末に関する見通しのこと」を指します。皆さんは、脳梗塞の予後というとどういった様子をイメージしますか?当事者様やそのご家族様も、後遺症のことやその後の生活に対する漠然とした不安は当然抱かれていると思いますが、改めてこう問われると、答えに迷われる方も多いのではないでしょうか。
脳梗塞は「ラクナ梗塞」、「アテローム血栓性脳梗塞」、「心原性脳塞栓症」の3つのタイプに大別されますが、脳梗塞の予後はこれらのうちどのタイプの脳梗塞なのかという点、加えて梗塞部位や症状、合併症の有無などで異なります。
以下では、脳梗塞の一般的な予後について分かりやすく説明していきます。脳梗塞の予後について漠然とした不安をお持ちの方にとっては、不安を減らす一助になる部分もあると思います。是非最後までお付き合いください。
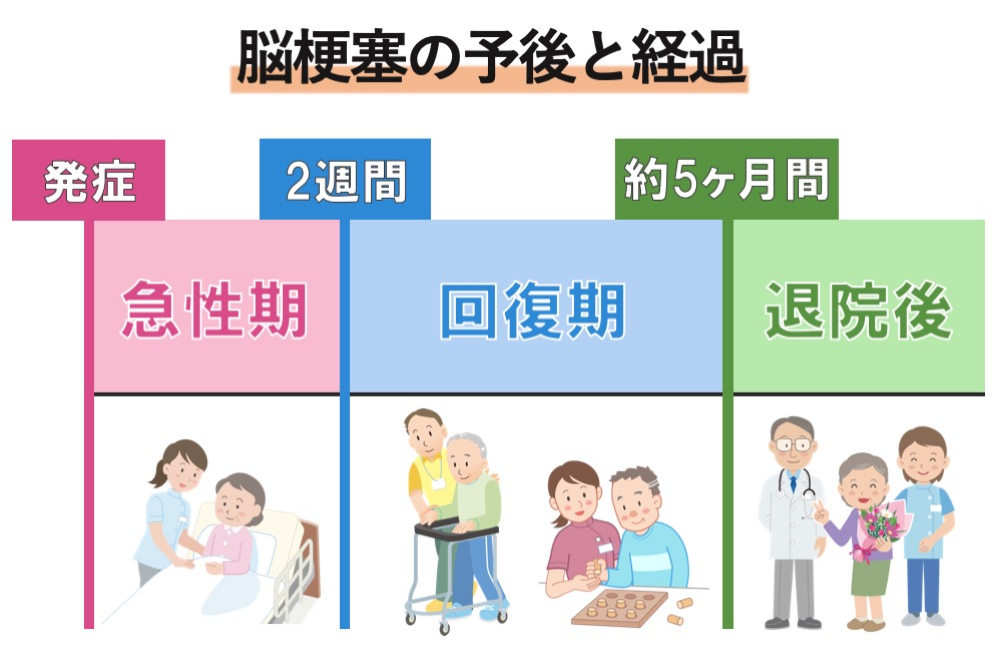
脳梗塞発症後、たどる経過(予後)とは?
脳梗塞発症からの経過は、概ね下記のような過程を辿ります。
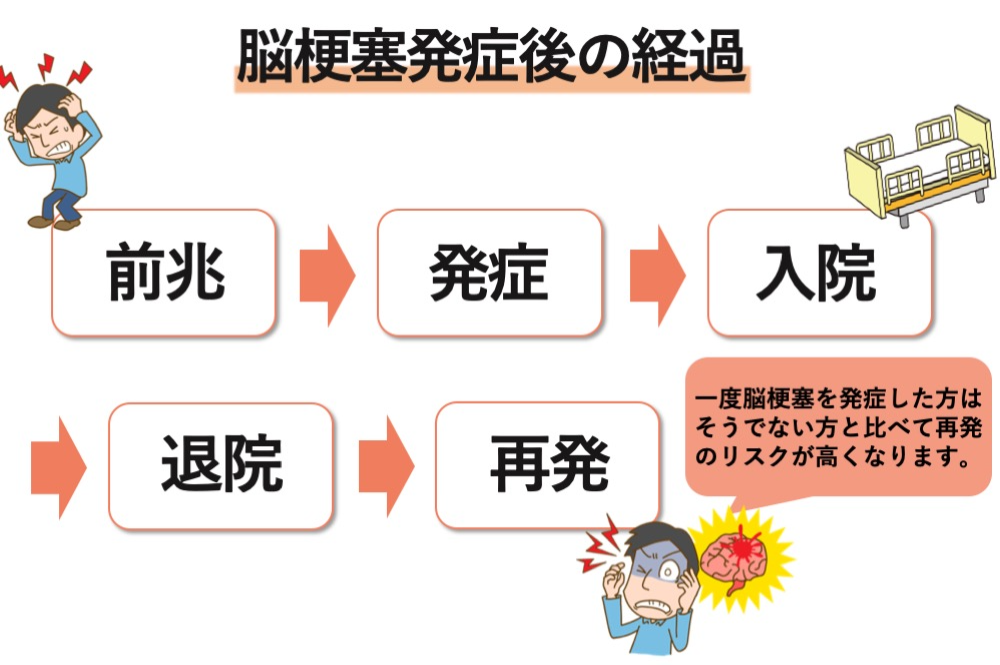
1. 前兆症状(一過性脳虚血発作)
2. 発症
3. 入院(急性期病院⇒回復期病院)
4. 退院(在宅または施設)
5. 再発(規則正しい生活を送ることでリスク軽減が可能)
脳梗塞は発症する前、一時的に脳の血流が悪くなり脳梗塞と似た前兆症状が出現することがあります。この段階で身体の異変に気付ければ良いのですが、見逃されてしまうケースが多々あります。その後脳梗塞が発症し入院、症状等に合わせ数週間~数か月の入院生活を経て退院となりますが、一度脳梗塞を発症した方はそうでない方と比べて再発のリスクが高くなります(発症後1年以内に10%、5年以内に35%、10年以内に50%が再発※)。そのため退院後も再び脳梗塞を発症し、入院してしまうといったケースが多々見受けられます。とはいえ規則正しい食生活や適度な運動を心掛けることで再発リスクを減らすことが出来ますので過度な心配をする必要はありません。
前兆~脳梗塞に前兆はあるの?(一過性脳虚血発作)~

一時的に脳の血流量が悪くなり脳梗塞と似た症状が出現する一過性脳虚血発作(TIA)が生じることがあります。
TIAは脳の太い動脈の動脈硬化にともなう動脈原性塞栓や、アテローム血栓性塞栓症で見られやすいと考えられており、TIA出現後90日以内に脳梗塞を発症する確率は約15~20%、そしてそのうちの半数はTIA出現から48時間以内に脳梗塞を発症しているという研究結果が示されています※2。
これまでの認識においてTIAは、「予後の良い軽い脳梗塞」と考えられていましたが、そうではなく「早く対応しないと重度な脳梗塞に繋がる可能性がある救急疾患」として捉えていかなくてはなりません。
TIAでみられる症状としては、以下が挙げられます。
顔が歪んでいる気がする

手足に力が入りにくい

言葉が出にくい

物が二重に見える、視野が狭くなる

目が回る

ただ、もしTIAを疑う症状がみられたら、迷わずすぐに救急車を呼び脳神経外科のある病院を受診しましょう。TIAについて詳しく知りたい方は下記の記事をご覧になってください。
関連記事:脳梗塞の前兆と初期症状の対応|一過性脳虚血発作(TIA)とは?
発症~脳梗塞の種類別の症状~

脳梗塞は大きく分けて3つのタイプに大別されるというお話は本記事冒頭でも簡単に触れさせていただきましたが、病態や発症時の特徴等はタイプによってそれぞれ異なります。以下で、脳梗塞のタイプとそれぞれの特徴について簡単に説明します。
●ラクナ梗塞
脳内の細い血管におこる小さな脳梗塞をラクナ梗塞と呼びます。ラクナ梗塞は高齢者や高血圧の方に生じやすく、手足の動かしにくさやしびれ、喋りにくさ等が見られます。梗塞の部位や大きさによっては全く症状がみられない方もいらっしゃいます。
●アテローム血栓性脳梗塞
アテローム血栓性脳梗塞は主に脳内の血管の動脈硬化によって引き起こされる脳梗塞です。脳梗塞の前兆であるTIAは、このアテローム血栓性脳梗塞発症前に現れやすいと言われています。
●心原性脳塞栓症
心臓で出来た血の塊が血流にのって流され、脳の血管を詰まらせてしまった場合は心原性脳塞栓症となります。日中の活動時、突然発症するというケースが多く、また重篤な症状を呈する事も多いタイプと言えます。
尚、タイプ別の発生割合については国やその土地ごとの特徴により一概には言えませんが、世界的に見るとアテローム型血栓性脳梗塞の比率が最も高く、日本に限って言えばラクナ梗塞もアテローム血栓性脳梗塞と同程度かそれに近い比率となっています※3。
関連記事:脳梗塞の種類~3つの特徴~について理学療法士が解説
脳梗塞を発症した人の生存率や寿命
ちなみに、脳梗塞発症後の生存率や寿命に関するデータを見てみると、1960年代は脳卒中全体の死亡率は世界的に見ても非常に高いものでした。しかしその後は医学の発展もあり急速に死亡率が低下していきます。脳梗塞に限ってみても2013年の時点で患者数10万人あたりの死亡者数が10~20人程度という結果が出ており、脳梗塞の発症そのものが直接死亡原因になるというケースは意外にも少ないことが分かります※4。
にもかかわらず、厚生労働省が示す死因別死亡確率で脳卒中は第3位→第4位。全ての死亡原因のおよそ10~15%は脳卒中が原因となっていると示されています。第1位のがんが20~30%、第2位の心疾患が15~20%前後であることを考えても、決して低い数値ではありません※5。
この理由は、脳梗塞の発症後に肺炎や心不全といった他疾患を併発し、そういった疾患によって死亡するというケースが非常に多いからです。
そのため、アメリカのある研究では発症後5年以内に脳卒中患者の約半数が亡くなったというデータもあるようです。日本人を対象にした研究データによれば、脳卒中発症後の平均余命は、実際の年齢の10歳上の平均余命と同程度になる(60歳に発症したら75歳程度)とのことでした。もちろん健康に配慮した生活を送ることで更に余命を伸ばすことは可能ですので、日本人は脳梗塞発症後も比較的長生きをすると考えても良さそうです。
入院~症状の予後、入院期間~

発症後、予後に大きく影響を与える因子のひとつとして、「いかに早期に治療を行えたか」という点が挙げられます。具体的には脳梗塞発症から3時間以内に治療を開始することが出来れば後遺症を最小限に食い止めることが出来ると言われていますので、早期治療は予後にも関係してきます。
入院の際は、急性期なのか回復期なのかで治療方針が変わります。急性期では急変に備えながら全身状態の管理を行い、少しでも早く離床に繋げられるようリハビリを並行して実施していきます。回復期に入ると全身状態も安定してくるため、いよいよ在宅退院を視野に入れた積極的なリハビリがスタートします。脳梗塞の急性期について、詳しく知りたい方は下記の記事をご覧になってください。
症状の予後~麻痺は治るのか?~
脳梗塞後の予後について、最も気になるのは麻痺が治るのか否かという点かと思います。もちろん様々な要素が関与し個人差はありますが、リハビリの質如何では発症時に重い麻痺があった場合でも劇的な回復に繋がるケースも少なくありません。
脳梗塞では、梗塞された部位の脳細胞が死んでしまいます。それが手足の動きに関わる脳細胞の場合では手足に麻痺が起こってしまいます。通常、手足の動きは、たくさんの脳細胞同士が繋がりネットワークを作ることで達成されています。この脳内の神経細胞同士の繋がりを「シナプス」と言います。麻痺の改善には、この脳内の神経細胞同士の繋がり(シナプス)の再構築が必要不可欠となります。脳梗塞により死んでしまった脳細胞は再生できないので、他のネットワークを作る(シナプスの再構築)必要があります。このネットワークを作るには、リハビリの頻度やその環境が大きく影響し、改善しやすくなる時期(回復期段階)があると言われています。つまり、回復期段階という最も麻痺が改善しやすいタイミングに、たくさんのリハビリを行うことがとても大切ということです。この時期に当たるのが、回復期病院の入院期間です。回復期病院では、急性期病院に比べ全身状態も落ち着いているので、より積極的なリハビリを実施できます。ただし、回復期病院に入院できる期間は決まっており、基本的にはその期間内のうちに自宅ないし入所施設へ退院といった運びになります。具体的には回復期病院で入院可能なのは発症から150日以内、認知機能の低下や失語症といった、いわゆる高次脳機能障害を伴う重度脳血管障害は180日以内が上限となります。
回復期病院では、上記の期間の間に理学療法士・作業療法士・言語聴覚士の3職種によるリハビリを必要に応じて受けることが出来ます。多い方の場合は、1日で職種ごとにそれぞれリハビリを受けることができるので、60~90分×3回となります。
麻痺の回復には、リハビリの量は大きな要素となりますが、自宅での生活に思いを馳せ、入院生活に嫌気がさす方も多く、中にはリハビリに意欲的になれないという方もおられます。ただ、重点的に毎日60~90分のリハビリが出来る環境は、退院後になると中々確保することができません。もっとリハビリをしたいと思っても難しいのが実状です。したがって、最も改善が望める時期に当たる回復期病院のリハビリ機会は、特に重要であると捉えて頂きたいです。早期退院後にリハビリをもう少しすればよかったと後悔しないようご家族や主治医やリハビリスタッフなどと十分話し合い、判断頂ければと思います。
関連記事:脳梗塞の時期別リハビリで後遺症を改善
退院~退院できるのか~

自宅に退院が出来るかどうかは、生活の中の行為をできるかどうかで決まります。特に、次の行為を一人あるいは誰かの介護によりできるかどうかが大きく関わってきます。まずは、これらが一人で出来るようになることを目指しましょう。また、退院を検討する際は、これらができる状況にあるかを確かめましょう。
・家の中での安全な移動手段が確保できているか?
・入浴の手段が確保できているか?
・排泄動作やトイレ動作等の手段が確保できているか?
・食事の面で困らない環境や手段が確保できているか?
移動手段には、何も持たずに一人で歩く(独歩)、杖などの歩行補助具を用いて歩く、家族の介助により歩く、車いすで移動するなど色々な手段があります。この移動手段の確保は退院時期を決めるひとつの目安になるため、入院期間中のリハビリでは多くの場合、歩行練習を重点的に行います。入浴の手段には、一人で入浴する、家族の介護により入浴する、訪問介護サービスにより入浴する、通所サービスで入浴するなどの手段があります。自宅で入浴が難しい場合は、デイケアなどの通所サービスに通った際に入浴することも出来ます。トイレ動作の手段には、一人でトイレをする、介護によりトイレをする、おむつをするなどの手段があります。特に夜間のトイレをどうするかが自宅復帰の問題にもなります。食事の手段には、調理・配膳などの準備は訪問介護に頼む、一人で食べる、食形態はきざんだものを用意するなどの手段があります。これらは家族構成や家屋環境により個々に違うため、専門的知識がないと判断が難しいです。まずは、病院のソーシャルワーカーやケアマネージャーに、自宅に退院するためには何が必要かを相談しましょう。
退院後の生活~自宅に退院した後どうなるか~
入院時はしっかりとリハビリを行っていく中で出来ることが少しずつ増えていきます。そしてそういった積み重ねが自信に繋がっていき、早く退院したいという気持ちが大きくなっていきます。その自信は自立心にも直結するため、とても大切にして頂きたいと思います。
一方で、実際に退院し自宅での生活を始めてみると、理想と現実のギャップを感じてしまう方も多くいらっしゃいます。
身の回りのことが思った以上にうまく出来ない

生きがいだった仕事や趣味が制限されてしまった

外出が難しく、他者との交流機会が減ってしまった

機能のさらなる向上のためにもっとリハビリを続けたい

これらはほんの一例ですが、実際に生活をしてみて改めて気付く不自由さは多かれ少なかれ必ず存在します。その解決策のひとつは介護保険サービスの利用です。介護保険サービスを利用することで住宅改修や訪問介護・看護、リハビリなど様々なサポートを受けられます。在宅退院が視野に入っている場合、介護保険サービスについては入院期間中に入院施設から紹介があると思われますので積極的に利用していきましょう。
我々が脳梗塞発症後ご自宅へ退院された当事者様と関わらせて頂く中で最も痛感するのは『他者と関わる重要性』です。前を向いて生活を続けていく動機や生きがいになる趣味などは、他者との関わりの中でその価値を何倍も高めてくれます。実際に筆者が関わった方の中には、自身の力で歩くことが難しく車いす生活であるにもかかわらず年に数回は家族旅行を楽しまれている方や、重度の麻痺のために現場に出ることが難しくなったものの若手の育成やアドバイザーとして熱心に働かれている大工さんがいらっしゃいます。お二方とも身体的なハンディキャップを抱えながらも毎日充実した日々を過ごされています。こうした方々のエネルギーはむしろ健常者の我々が見習うべき部分も多く、そういった姿勢から逆に元気をもらうことも少なくありません。
また、当事者ご本人様だけでなく、そのご家族様方にとっても退院後の生活というのは心身に無理がかかりやすいもの。介護負担が増えたり、介護者が長期不在とならざるを得ない際に、どうしたらよいか悩まれるご家族様もいらっしゃると思います。そういった際は是非小規模多機能居宅介護といったサービスのご利用を検討してみてください。常に張り詰めた気持ちでいては、ご家族様も心身ともに疲弊してしまいます。必要以上に抱え込まず、助けてくれる人の力を借りるのも大切です。
退院後の生活~施設に入所した後の生活はどうなるのか~
すぐに自宅へ退院できない場合は、施設入所という選択肢もあります。施設に入所すると外出や外泊が出来なくなる、といったイメージをお持ちの方がいらっしゃいますが、実際は必ずしもそうではありません。施設によっては外出や外泊が難しいケースもありますが、施設入所中も外出・外泊を利用し一時的に自宅へ帰ったり、外へ出掛けることは可能です。施設利用の流れとしては以下が一般的です。
● 一時的に介護老人保健施設を利用し、環境や諸々の条件が整った段階で自宅へ退院
● 施設入所での生活。希望に応じて外出や外泊を利用する。
在宅退院を見据えての利用なのか、今後は施設での生活が中心になるのかで選ぶ施設や利用方法が変わってきます。以下の表で入所施設を簡単に紹介します。
| 施設名 | 対象者 | リハビリの有無 | 主な目的 |
|---|---|---|---|
| 介護老人保健施設 | 要介護者 (要介護1~5) |
有 | 在宅退院の準備 長期入所 |
| 介護付き有料老人ホーム | 要介護及び要支援者 (要介護1~5、要支援1,2) |
施設による | 適切なサービスを受けながら生活していく |
| サービス付き高齢者向け住宅 | 要介護及び要支援者 (要介護1~5、要支援1,2) |
無 | 生活相談と安否確認のサービスを受けられる賃貸住宅 |
| 特別養護老人ホーム | 重度要介護者 (要介護3~5) |
施設による | 健康管理や日常生活のお世話を受けながら生活していく |
再発~再発の可能性はあるの?~
記事の最初でもお話している通り、脳梗塞は一度発症すると発症後1年以内に10%、5年以内に35%、10年以内に50%の方が再発すると言われています。せっかくリハビリを頑張って機能が回復してきても再発により症状が悪化してしまえば元の木阿弥。機能回復のためのリハビリだけでなく再発予防への取り組みは欠かせません。
再発予防のために重要なポイントは以下の3点。
●血栓の予防に努める
●危険因子の管理を心掛ける
●定期健診をしっかりと受ける
これらには常に意識を向けていく必要があります。日頃の生活の中では、
●禁煙をする
●塩分や脂質を控える
●こまめな水分補給
●お酒を控える
●無理のない範囲で有酸素運動を行う
など、規則正しい生活を心掛けましょう。
関連記事:脳梗塞の再発予防|再発を防ぐ3つのこと
脳梗塞の予後(見通し)にお悩みの方は専門家に相談しましょう!

インターネットを検索すれば、脳梗塞の予後に関する情報を多く得られます。ただ、脳梗塞の予後は生活習慣・運動習慣、そしてその方の置かれる生活環境によって個人差が大きくなります。自分自身に合った環境を整え不自由の少ない生活を送るとともに適切なリハビリや治療を継続して受けられるよう、医療機関等で専門家の意見を伺い、正しい指導を受けていきましょう。
相談先の例としては、
・かかりつけ医
・担当のケアマネージャー
・地域包括支援センター
・市町村市役所の担当課
などが挙げられます。
疑問や不安等がある場合、これらの機関に気軽に相談してみてください。そうすることできっと、脳梗塞発症後の予後についての不安も少しずつ解消されていくでしょう。
(参考・引用)
※1 大塚製薬:脳卒中ってなに?脳梗塞の再発予防https://www.otsuka.co.jp/health-and-illness/stroke/preventing-stroke-recurrence/
※2 TIAの急性期治療と脳梗塞発症防止https://www.jsts.gr.jp/guideline/078_084.pdf
※3 山之内 博:老年医学会雑誌第45巻5号 日本人の脳卒中https://www.jstage.jst.go.jp/article/geriatrics/45/5/45_5_492/_pdf
※4 小久保 喜弘:日循予防誌 第52巻 第 3 号 総説(循環器病予防総説シリーズ 3 :記述疫学編 1 ) 国内外の脳卒中の推移https://www.jacd.info/library/jjcdp/review/52-3_01_%20kokubo.pdf
※5 厚生労働省:日本人の平均寿命https://www.mhlw.go.jp/toukei/saikin/hw/life/life05/04.html#top
※6 鈴木 一夫:老年医学会雑誌第45巻2号 3.秋田研究:脳卒中の予後https://www.jstage.jst.go.jp/article/geriatrics/45/2/45_2_169/_pdf

ライター
寺澤 慶大
理学療法士

この記事の監修者
保本 夢土
理学療法士
経歴:2008年に鈴鹿医療科学大学 理学療法学科を卒業し、理学療法士国家資格を取得。同年~2018年まで静岡県内の療養期の病院、介護老人保健施設に勤務し、慢性期の患者様に携わる。その中で脳血管障害に対する治療を中心に学び、脳卒中患者様を専門に携わりたいという思いから、2019年に脳梗塞リハビリBOT静岡に勤務。運動麻痺の改善に最善を尽くすこと、お客様の身体および精神的な悩みを共有し、少しでも表情が明るくなるよう心がけています。


 0120-866-816
0120-866-816











急性期脳神経外科病院での10年間の臨床経験をはじめ、デイケア、デイサービス等の介護分野での経験や自費診療、スポーツトレーナー活動など幅広い分野でのリハビリ業務を経験。現在は整形外科クリニックで運動器疾患に悩む患者様のリハビリに携わっている。「病名に捉われず、その人の本質的な運動機能を改善するリハビリを提供する」がモットー。理学療法士としての仕事は「趣味」であり「天職」。多角的な視野や思考を大切に考えており、常に新しい知見や考え方を取り入れながら日々理学療法士としての知識・技術を高めるべく研鑽を続けている。また、世の中の健康リテラシーを高めるためWebライターとしても活動。理学療法士としての知識や経験を元に、医療や介護に関する情報を発信している。
■ブログ ■Twitter